Datos y cifras
-
La cobertura sanitaria universal (CSU) implica que todas las personas, en todas partes, tienen acceso a los servicios de atención médica de alta calidad que necesitan y sin sufrir dificultades financieras.
-
La cobertura sanitaria universal tiene el potencial de mejorar en gran medida la salud mundial y reducir la pobreza, pero solo se puede lograr si las enfermedades no transmisibles (ENT) se incluyen en los paquetes nacionales de beneficios de salud de la cobertura universal de salud.
-
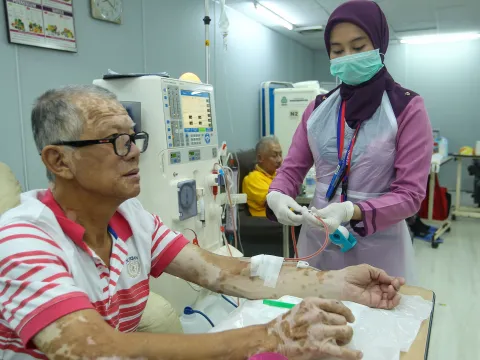
Al menos la mitad de la población mundial carece actualmente de una cobertura integral de servicios de salud esenciales, y millones de personas se ven empujadas a la pobreza extrema cada año debido a los gastos de bolsillo desembolsados en atención médica..[1]
-
En septiembre de 2023, una reunión de alto nivel sobre la cobertura sanitaria universal brindará un momento clave para avanzar en la prevención y el control de las ENT junto con otras prioridades de salud. Un resumen breve de incidencia propone algunas preguntas clave de incidencia.
¿Qué es la Cobertura Sanitaria Universal?
La cobertura sanitaria universal (CSU) es un compromiso arraigado en la creencia de que el más alto nivel posible de salud física y mental es un derecho humano fundamental, y que todas las personas deben tener acceso a servicios de salud esenciales de calidad sin sufrir dificultades financieras.
La CSU se basa en los paquetes básicos de atención de la salud de los países y tiene como objetivo brindar servicios de salud integrales y de alta calidad a lo largo del curso de la vida y en la continuidad de la atención para toda la población, estos servicios incluyen desde la promoción de la salud hasta la prevención, el tratamiento, la rehabilitación y los cuidados paliativos
También asegura que las personas estén protegidas de los altos gastos de bolsillo y da prioridad a las comunidades marginadas. La atención primaria de salud (APS) se considera la fuerza motriz de la CSU, ya que empodera a las comunidades, promueve la rendición de cuentas y la acción multisectorial, y permite la integración de servicios de salud y soluciones digitales innovadoras.
Compromisos políticos hacia la salud para todas las personas
En septiembre de 2023, se llevará a cabo la segunda Reunión de Alto Nivel (RAN) de las Naciones Unidas sobre la Cobertura Universal de Salud (CSU), que brindará una oportunidad importante para avanzar en la prevención y el control de las enfermedades no transmisibles (ENT) junto con otras prioridades de salud.
La ocasión también hará un balance de los avances realizados desde la primera RAN sobre CSU en 2019 e identificará áreas para avanzar en la política de la CSU para cumplir con las metas de salud. Específicamente, el Objetivo de Desarrollo Sostenible (ODS) 3.8, que apunta a “lograr la CSU, incluida la protección contra riesgos financieros, el acceso a servicios de atención médica esenciales de calidad y el acceso a medicamentos y vacunas esenciales seguros, efectivos, de calidad y asequibles para todas las personas”.
En 2019, las y los líderes mundiales firmaron la primera Declaración Política sobre Cobertura Sanitaria Universal, donde se comprometieron a llegar progresivamente a mil millones de personas adicionales para 2023 con servicios de salud esenciales de calidad y medicamentos esenciales asequibles. También se comprometieron a detener el aumento y revertir la tendencia del catastrófico gasto de bolsillo en salud y eliminar el empobrecimiento debido a los gastos relacionados con la salud para el 2030.
A pesar de estos compromisos políticos, la CSU aún no se ha implementado por completo. Alrededor de la mitad de la población mundial carece de acceso a los servicios de salud esenciales y 100 millones de personas se ven empujadas a la pobreza extrema cada año debido a los gastos de bolsillo en atención médica..[2] Y, de acuerdo con las metas asumidas en 2019, todavía necesitamos llegar a 710 millones de personas para el año 2030.[3]
I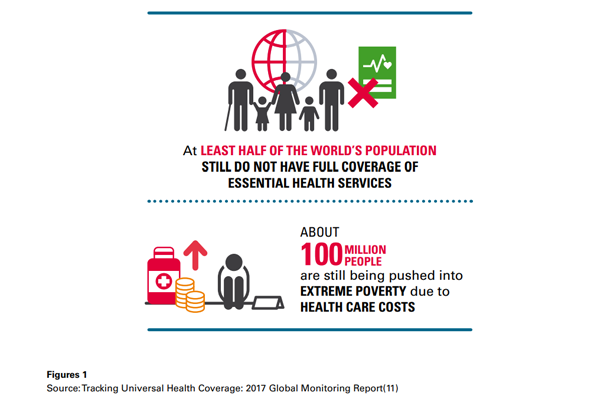
Figura 1: Al menos la mitad de la población no cuenta con una cobertura completa de servicios esenciales de salud. Cerca de 100 millones de personas todavía se ven empujadas a la extrema pobreza debido a los altos costos de la atención médica.
Implementación de la Cobertura Universal de Salud: ¿dónde estamos ahora?
Las enfermedades no transmisibles (ENT), como la diabetes, las enfermedades cardiovasculares, el cáncer y las enfermedades respiratorias crónicas, son las principales causas de muerte y discapacidad en todo el mundo y representan el 71 % de las muertes a nivel mundial. Un impactante 85% de las muertes prematuras por ENT ocurren en países de ingresos bajos y medianos.
Muchos países luchan por integrar las ENT en sus paquetes de beneficios de Cobertura Sanitaria Universal (CSU) y no están en camino de alcanzar el ODS 3.4, que exige una reducción de un tercio en las muertes por ENT a través de la prevención y el tratamiento, y la promoción de la salud mental y el bienestar. .[4]
Si bien los datos sobre la inclusión de la prevención y atención de las ENT en los paquetes de CSU son limitados, los que existen cuentan una historia de brechas significativas en la cobertura dentro y entre los países.
Cobertura de servicio
Acceso a servicios esenciales de alta calidad en todo el proceso de atención, sin dejar a nadie atrás
Muchos países tienen dificultades para proporcionar una cobertura y un acceso adecuados a los servicios para las ENT en todo el proceso de atención, incluyebdi los exámenes de detección, el diagnóstico, el tratamiento, la rehabilitación y los cuidados paliativos. Por ejemplo, la mitad de las personas adultas que viven con diabetes no están diagnosticadas y no pueden acceder a la insulina.[5]; la hipertensión solo está bajo control médico para 1 de cada 5 personas[6]; la enfermedad renal crónica a menudo no se trata[7], y más del 90 % de las y los pacientes con cáncer en países de bajos ingresos carecen de acceso a la radioterapia[8].
Con demasiada frecuencia, los sistemas de salud están fragmentados y se centran en la atención de una sola enfermedad en lugar de en un enfoque integrado del ciclo de vida.
La revisión del compromiso del estado de la cobertura sanitaria universal de 2023 establece que, si bien muchos países han establecido la cobertura universal de salud como un objetivo en sus políticas y planes nacionales, solo un pequeño número ha desarrollado un plan de acción claro para lograrlo, y los esfuerzos a menudo se han centrado en programas de salud verticales en lugar de que la atención integral a la población.[9]
Cobertura Poblacional
Equidad en el acceso a los servicios de salud en todas las poblaciones, sin dejar a nadie atrás
A pesar de los esfuerzos por mejorar el acceso a los servicios de salud para todas las poblaciones, persisten las desigualdades en salud, en particular para los grupos marginados y aquellos con un nivel socioeconómico bajo. Estas personas tienen un mayor riesgo de morir por ENT debido a la falta de acceso a los servicios de salud y la exposición a factores de riesgo. Los pagos de bolsillo para la atención médica también empujan a estos grupos a la pobreza.
¡Conoce uno de los programas de atención primaria de la salud integrada que no deja atrás a ninguna persona de la población en Jordania!
La revisión del compromiso del estado de la CSU de 2023 nos dice que muchos esfuerzos para su implementación a menudo solo se han centrado en grupos de población específicos y se han informado prácticas discriminatorias. Es probable que la pandemia haya profundizado estas desigualdades y que haya una participación limitada de actores no estatales en los esfuerzos por mejorar el monitoreo, la evaluación y la rendición de cuentas de la cobertura sanitaria universal. Además, solo un pequeño número de países ha implementado mecanismos formales de rendición de cuentas para la CSU.
Cobertura de Financiamiento
Cuando existen mecanismos de protección contra riesgos financieros para garantizar que el costo del uso de la atención no ponga a las personas en riesgo de sufrir dificultades financieras.
La revisión del compromiso del estado de la CSU de 2023 muestra que los países se centran principalmente en los servicios y la cobertura de población, pero hay una falta de énfasis en la cobertura financiera para la CSU.
Solo el 45% de los países ha establecido metas específicas de gasto nacional en salud en sus planes y políticas, y no ha habido un aumento en el gasto en atención primaria de la salud en los últimos años. Esta falta de inversión, además de las actuales barreras financieras a la atención de la salud, continúa exacerbando la carga de las ENT en todo el mundo, a pesar de los objetivos y metas de las políticas internacionales para las ENT y la CSU.
¿Cómo podemos hacer realidad la Cobertura Sanitaria Universal?
Lograr la Cobertura Sanitaria Universal (CSU) y el ODS 3.8 solo será posible si las ENT se incluyen en las políticas nacionales de CSU y en conjunto con los esfuerzos para alcanzar también las metas de las ENT en el ODS 3.4.
La agenda mundial actual de ENT se centra en atender cinco enfermedades principales (enfermedad cardiovascular, cáncer, diabetes, enfermedad respiratoria cronica, y condiciones mentales y neurologicas) y cinco factores de riesgo modificables (tabaco, inactividad física, consumo de alcohol, dietas no saludables y contaminación del aire). Dado que estas enfermedades son crónicas y se desarrollan lentamente, requieren un enfoque de ciclo de vida, lo que hace que sea crucial integrar la prevención y atención de las ENT en la CSU.
Por lo tanto, es importante que los servicios de prevención y atención de las ENT estén financiados e incluidos en la continuidad de la atención en los paquetes nacionales de beneficios de salud de CSU. Esto incluye el menú de intervenciones rentables conocidas como las mejores inversiones (conocidas también como best buys), y las políticas que van más allá del sistema de salud, como impuestos, etiquetado y medidas de comercialización, también son fundamentales para lograr la CSU.
Las y los jefes de estado y de gobierno tienen la oportunidad en 2023 y más allá de eliminar la carga de los costos de atención médica de las personas que viven con ENT mediante el aumento de la inversión nacional y la asignación de financiamiento público para la salud, particularmente en el nivel de atención primaria de salud.
Prioridades de incidencia de la Alianza de ENT para la reunión de alto nivel de 2023 sobre la cobertura sanitaria universal

La Alianza de ENT incide por la inclusión de la prevención y la atención de las ENT en la CSU al priorizar las siguientes áreas:
Invertir en la prevención y el control de las ENT a través de recursos sostenibles para la CSU
Los países deben financiar adecuadamente y administrar de manera eficiente sus sistemas de salud para garantizar la cobertura sanitaria universal y mejorar la salud general y el bienestar económico de sus poblaciones.
A pesar de un aumento en el gasto mundial en salud, la distribución es desigual y las personas en los países de bajos ingresos a menudo tienen que depender de los pagos directos de los servicios de salud.
Para lograr la CSU, es importante aumentar el gasto en atención primaria de la salud, asignar una parte del gasto en paquetes de beneficios de salud de la CSU a los servicios de prevención y atención de las ENT, implementar políticas fiscales progresivas e impuestos a favor de la salud, y eliminar gradualmente los subsidios para productos no saludables.
Acelerar la implementación de la CSU mediante la inclusión de servicios de ENT de calidad en los paquetes nacionales de beneficios de salud
La CSU debe garantizar una amplia gama de servicios de salud de alta calidad para toda la población. Si bien algunos países han avanzado hacia la CSU, muchos aún enfrentan desafíos como prácticas discriminatorias, falta de calidad en los servicios de atención médica y acceso desigual a medicamentos y diagnósticos.
Para lograr la CSU, los gobiernos deben expandir la atención primaria de la salud, incluir medicamentos y diagnósticos para las ENT en las listas esenciales, implementar políticas de salud pública y abordar los determinantes comerciales, ambientales y sociales de la salud a través de esfuerzos integrados de promoción y prevención de la salud.
Alinear las prioridades de desarrollo y salud mundial para lograr la CSU
La cobertura sanitaria universal y la seguridad sanitaria son objetivos estrechamente relacionados que se destacaron durante la pandemia de COVID-19, donde las interrupciones de los servicios de salud destacaron las desigualdades sanitarias y la importancia del acceso universal a los servicios esenciales.
Un enfoque de CSU centrado en las personas es importante para abordar las necesidades de quienes viven con múltiples condiciones crónicas, así como las enfermedades transmisibles como el VIH. Es necesario un enfoque de todo el gobierno y toda la sociedad que tenga en cuenta el papel de otros sectores y el medio ambiente en la exposición a los factores de riesgo de las ENT.
Quienes formulan las políticas también deben actuar para conectar las políticas y la planificación para la seguridad sanitaria en esfuerzos más amplios para fortalecer los sistemas de salud, ya sea durante conflictos, emergencias humanitarias, pandemias o desastres naturales, para lograr los objetivos tanto de la CSU como de la seguridad sanitaria.
Comprometer e involucrar a las personas que viven con ENT para mantener la CSU centrada en las personas
Es crucial que las personas que viven con condiciones de salud, como copropietarios del sistema de salud, participen en el diseño, planificación, implementación y evaluación de los programas y servicios de CSU. Esto permitirá un sistema de salud más transparente y centrado en las personas.
Sin embargo, actualmente hay un espacio limitado o actores no estatales para participar en el diseño de la cobertura sanitaria universal, y muy pocos países cuentan con mecanismos de rendición de cuentas. Se necesita hacer más para formalizar oportunidades para la sociedad civil y aumentar su capacidad para participar en estos procesos.
En nuestra publicación Prioridades de incidencia de la Alianza de ENT para la reunión de alto nivel de las Naciones Unidas sobre la cobertura sanitaria universal de 2023 se incluye una lista completa de las solicitudes de incidencia.